1

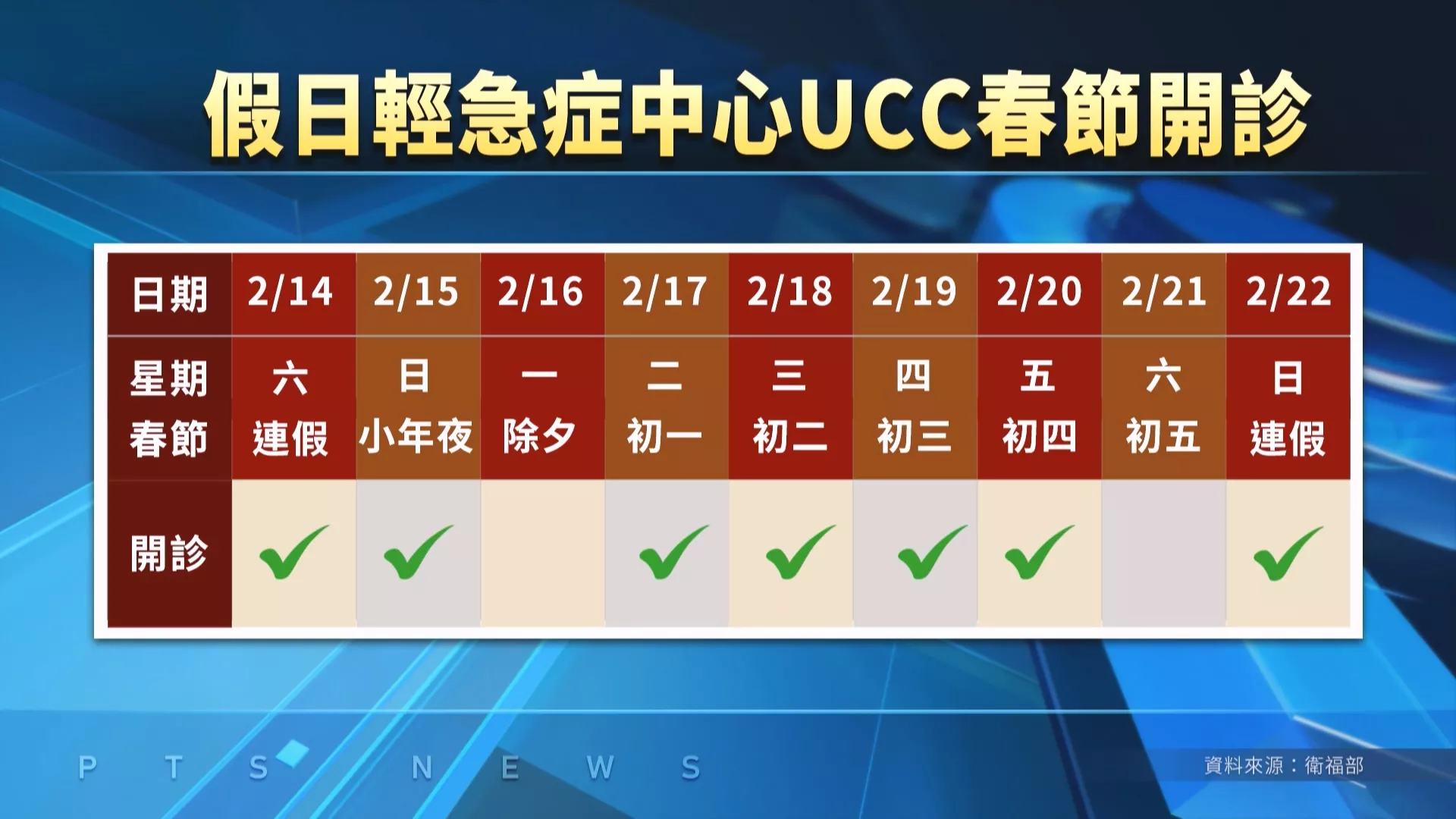
為解決長年困擾醫界的急診壅塞問題,衛福部自去年 11 月起,在全國六都試辦「周日及國定假日輕急症中心(Urgent Care Center,UCC)」,希望建立與日本相似的模式,在節假日分流輕症病人,減輕急診壓力。據瞭解,UCC 設置目的在於承接不需要立即急救的輕症患者,包括呼吸道感染、簡單傷口、腸胃道不適和發燒等常見假日就醫原因。UCC 目前僅於周日及國定假日運作,服務時間為上午 8 時至晚間 12 時,全台共設置 13 處,主要集中在六都地區。
根據健保署統計,自去年 11 月 2 日至今年 12 月底,UCC 總計服務 3,280 人次。其中,11 月份看診人數為 1,580 人,而 12 月份增至約 1,700 人,顯示使用量有小幅成長。進一步分析就醫原因發現,呼吸道症狀佔比最高,共 705 人就診,佔總比例的 41.5%;其次為簡單傷口 204 人(約 12%),腸胃道症狀患者則有 190 人(約 11.1%)。這些數據顯示 UCC 確實承接了部分假日常見輕症。
然而,UCC 上路兩個月後,實際成效與資源配置是否符合期待,卻引發醫界與政策端的分歧意見。健保署醫務管理組組長劉林義表示,從就醫結構來看,呼吸道感染、簡單傷口和腸胃道症狀等 3 大輕症已有逐漸分流至 UCC 的趨勢。不過,他也指出,目前 UCC 兒童就醫比例偏低,僅約 5%。未來將根據各據點需求調整人力配置,以提高彈性。
相比政策端的審慎樂觀,台北市醫師職業工會則對 UCC 現況提出質疑。該會理事長陳亮甫指出,自去年 11 月運作以來,UCC 每日平均看診人數僅約 350 人,甚至有部分天數低於 300 人。相較之下,單一急救責任醫院一天的急診看診量則遠高於此。他更指出,UCC 投入成本高昂,每一處 UCC 每日人事成本約 12 萬元,全國 13 處合計約 156 萬元,即使扣除民眾部分負擔,健保每日仍需支出至少 150 萬元;反觀若這 350 名輕症患者全數至醫學中心急診就醫,健保支出約落在 30 至 50 萬元之間。換言之,UCC 每日投入成本為原本急診給付的 3 至 5 倍。
醫師工會擔心,隨著政策上路初期的新鮮感與媒體曝光逐漸退燒,UCC 就診人數恐提前進入瓶頸,反而讓急診醫護人員承受更大壓力。此外,對於民眾不使用 UCC 的原因,工會從三個方面分析:第一,UCC 與醫院急診的費用差距有限;第二,在都會區,即便是假日,仍有不少基層診所營業,地理位置較近的優勢無法凸顯;第三,UCC 多設於距離醫學中心有一定距離的地方,患者擔心症狀若被判定需轉診,則會白跑一趟。
面對現況,醫師工會並非全盤否定 UCC,而是呼籲政府建立更清楚的「實驗政策退場機制」。工會建議,應為現有 UCC 設立明確成效指標,在合理時間內無法達標時,應果斷調整場址或停止試辦,避免資源長期空轉;此外,工會也建議建立「院前諮詢管道」,例如電話或線上咨詢平台,協助民眾判斷症狀是否適合到 UCC 就診。
有醫界專家指出,根據國際經驗顯示,假日急症中心能否發揮效益,關鍵並不在於設置多少據點,而在於是否能「改變民眾第一時間的就醫決策」。他認為,在日本、英國等國,輕急症分流多搭配明確的院前諮詢系統、轉診指引與費用差異設計,讓民眾在出門前就清楚知道「該去哪裡」。專家建議未來政策檢討時,應同時納入急診輕症佔比變化、病人回流率與醫護人員負荷等指標,才能真正評估 UCC 是否成為急診體系的有效「減壓閥」。
此外,醫師工會提醒,每年冬季氣溫回暖、放晴的短暫時刻往往是全國急診量暴增的高風險期。UCC 是否能在真正的高峰壓力下發揮分流效果,仍有待後續觀察。